A Síndrome de Dressler no Eletrocardiograma
A síndrome de Dressler, também conhecida como síndrome pós-injúria cardíaca tardia, foi descrita em 1956 por William Dressler. É uma forma de pericardite secundária com ou sem derrame pericárdico 2 3.
É uma doença que geralmente ocorre uma ou duas semanas após um infarto agudo do miocárdio 2 3.
A síndrome de Dressler faz parte das síndromes de pós-injúria cardíaca, que incluem: pericardite pós-infarto desencadeada por necrose miocárdica isquêmica, síndrome pós-pericardiotomia após trauma cirúrgico e pericardite pós-traumática devido a lesão iatrogênica ou acidental 2 3.
A síndrome pós-injúria cardíaca tardia (síndrome de Dressler) deve ser diferenciada da pericardite precoce associada a um infarto do miocárdio (pericardite epistenocárdica), que ocorre dentro de cinco dias após um infarto agudo do miocárdio.
Epidemiologia da síndrome de Dressler
Antes da era da reperfusão, foi reportada uma incidência de 5%. Estudos mais recentes reportam que esta condição é vista em muito menos pacientes 3 4.
Esta redução na incidência pode ser atribuída à reperfusão precoce, resultando na redução do tamanho do infarto e conseqüente dano miocárdico.
Os efeitos das drogas comumente usadas, como inibidores da ECA, alguns beta-bloqueadores, estatinas e aspirina, também podem explicar a incidência reduzida da síndrome de Dressler.
Fatores predisponentes para a síndrome de Dressler
Fatores que predispõem à síndrome de Dressler incluem 3:
- Maior tamanho do infarto do miocárdio
- Infecções virais
- Cirurgias que envolvem um maior dano miocárdico
- Idade mais jovem
- História de pericardite
- Tratamento com prednisona
- Tipo sanguíneo B-negativo
- Uso de anestesia com halotano
Quadro clínico da síndrome de Dressler
A síndrome de Dressler geralmente ocorre duas a oito semanas após um IAMCST. É raro na era da ICP primária e está frequentemente relacionado com reperfusão tardia ou reperfusão coronária fracassada, bem como um infarto de maior tamanho2 4.
Embora não seja uma condição comum, a síndrome de Dressler deve ser considerada em todos os pacientes que apresentam dor torácica persistente, desconforto ou fadiga após um infarto do miocárdio ou cirurgia cardíaca, especialmente se os sintomas ocorrerem mais de 2 semanas após o evento 3 5.
Os sintomas podem ser acompanhados por febre e aumento de marcadores inflamatórios. Na maioria dos casos, a dor é autolimitada e responde a medidas conservadoras 5.
No exame físico, os pacientes com síndrome de Dressler geralmente apresentam taquicardia e atrito pericárdico na auscultação. Além disso, os pacientes podem ter um pulso paradoxal 5.
Critérios diagnósticos da síndrome de Dressler
Os critérios diagnósticos da síndrome de Dressler não são diferentes dos da pericardite aguda, incluindo dois dos seguintes critérios 2:
- Dor torácica pleurítica (85-90% dos casos)
- Atrito pericárdico (≤33% dos casos)
- Alterações no ECG (≤60% dos casos), com uma elevação nova e generalizada do segmento ST, geralmente leve e progressiva, ou depressão do segmento PR na fase aguda
- Derrame pericárdico (≤60% dos casos e geralmente leve)
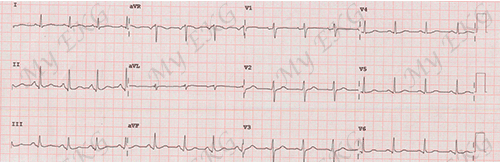
Alterações no ECG da síndrome de Dressler
As alterações no ECG da síndrome de Dressler estão presentes em aproximadamente 60% dos doentes 2.
O ECG pode fornecer provas das alterações típicas associadas à pericardite, tais como a elevação do segmento ST recorrente ou o agravamento de uma elevação generalizada do segmento ST sem inversão precoce da onda T 2 3 5.
A depressão do segmento PR pode também estar presente em várias derivações 2 4.
Contudo, a identificação e interpretação destes resultados é muitas vezes complicada pela condição patológica subjacente que desencadeou a síndrome de Dressler 4.
A alternância elétrica ou complexos QRS de baixa voltagem também podem ser observados se houver um derrame pericárdico de grande volume 3.
Complicações da síndrome de Dressler
É importante notar que, em contraste com a pericardite precoce associada ao infarto, a síndrome de Dressler envolve um risco relevante de recidiva 3.
Entretanto, complicações como tamponamento cardíaco tardio e pericardite constritiva são raras no caso de pericardite associada ao infarto precoce, bem como na síndrome de Dressler.
Tratamento da síndrome de Dressler
A terapia anti-inflamatória é recomendada em pericardite pós-IAMCST, bem como em síndromes pericárdicas pós-lesão cardíaca para aliviar os sintomas e reduzir as recidivas.
A aspirina é recomendada como primeira opção de terapia anti-inflamatória pós-IAMCST na dose de 500-1000 mg a cada 6-8 horas durante 1-2 semanas, diminuindo a dose diária total em 250-500 mg a cada 1-2 semanas 2 5.
A colchicina é recomendada como terapia de primeira linha como coadjuvante da terapia com aspirina e anti-inflamatórios não esteroides por 3 meses, também é recomendada para formas recorrentes (6 meses) 2 5.
Corticosteróides não são recomendados devido ao risco de desbaste da cicatriz com o desenvolvimento ou ruptura do aneurisma 2.
Embora a pericardite não seja uma contra-indicação absoluta à anticoagulação, deve-se tomar cuidado devido à possibilidade de conversão hemorrágica 5.
A pericardiocentese é raramente necessária, exceto em casos de comprometimento hemodinâmico com sinais de tamponamento 2 5.
Referências
- 1. Dressler W. The Post-Myocardial-Infarction Syndrome. AMA Arch Intern Med. 1959; 103(1):28-42. doi: 10.1001/archinte.1959.00270010034006.
- 2. Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the Management of Acute Myocardial Infarction in Patients Presenting With ST-Segment Elevation: The Task Force for the Management of Acute Myocardial Infarction in Patients Presenting With ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J. 2017; Aug 26. doi: 10.1093/eurheartj/ehx393.
- 3. Leib AD, Foris LA et al. Dressler Syndrome [Internet]. statpearls [consulted Nov 7 2020]. Available from: www.ncbi.nlm.nih.gov/books/NBK441988/.
- 4. Sasse T, Eriksson U. Post-cardiac injury syndrome: aetiology, diagnosis, and treatment. e-Journal of Cardiology Practice. 2017; 15(21). Available from: www.escardio.org/Journals/E-Journal-of-Cardiology-Practice.
- 5. O'Gara PT, Kushner FG, et al. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013; 127: e362–e425. doi: 10.1161/CIR.0b013e3182742cf6.
Se você gostou... Compartilhe.