Embolia Pulmonar no Eletrocardiograma
Imagem cortesia de dream designs / FreeDigitalPhotos.net
A embolia pulmonar (EP) ou tromboembolismo pulmonar (TEP) é uma urgência médica relativamente frequente, que ocorre como consequência da oclusão das artérias pulmonares, causada por uma trombose venosa profunda (TVP) na maioria dos casos.
A alta efetividade do tratamento imediato torna o diagnóstico precoce em vital, mas às vezes é difícil, porque os sinais e sintomas da embolia pulmonar não são específicos.
Ainda que o eletrocardiograma na embolia pulmonar não é um teste com alta sensibilidade nem especificidade, é possível encontrar alterações que reforcem o diagnóstico de embolia pulmonar.
Quadro clínico da embolia pulmonar
Os principais sintomas da embolia pulmonar são a dispneia, geralmente súbita, e dor torácica do tipo pleurítica. O tromboembolismo pulmonar também pode apresentar-se com síncope isolado e em casos mais severos com hipotensão arterial e choque.
Fatores de risco de EP
Devemos determinar os fatores de risco para a TVP e embolia pulmonar para avaliar a suspeita clínica e para realizar a prevenção secundária.
- Idade.
- Tromboembolismo prévio ou TVP.
- Doenças malignas activas.
- Doença neurológica com paralisia de membros inferiores.
- Cirurgia, trauma ou imobilização prolongada.
- Gravidez.
- Terapia hormonal ou contraceptivos orais 1 2.
Eletrocardiograma na embolia pulmonar
O eletrocardiograma não é um teste sensível para realizar o diagnóstico de embolia pulmonar. Em certos casos aparecem determinadas alterações que reforçam a suspeita ajudando ao diagnóstico, mas mesmo em embolias maciças, nen sempre estão presentes.
Alterações do ECG de um tromboembolismo pulmonar
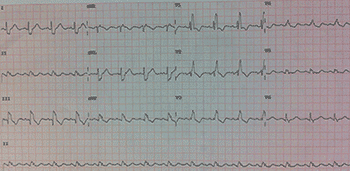
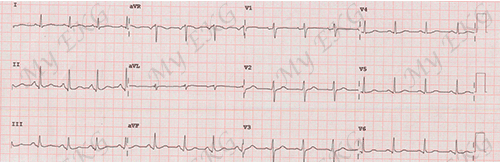
Eletrocardiograma de uma embolia pulmonar:
Bloqueio do ramo dereito, padrão S1Q3T3, ondas T negativas de V1 a V4.
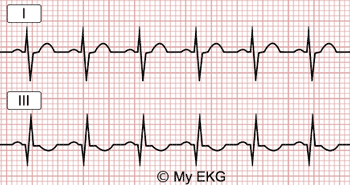
Padrão S1Q3T3 ou complexo de McGinn-White no ECG:
ECG com taquicardia sinusal (136 bpm) com onda S em D1, onda Q e onda T negativa em D3, achados frequente na embolia pulmonar.
A presença de desses sinais no eletrocardiograma são sugestivos mas não diagnósticos de embolia pulmonar. Estas alterações podem ser observadas em outras doeças que que causam sobrecarga do ventrículo direito como o cor pulmonale 2.
Diagnóstico da embolia pulmonar
Deve-se suspeitar uma embolia pulmonar em pacientes com dispneia súbita, dor torácica ou síncope, com fatores de risco.
O eletrocardiograma é importante descartando doenças com síntomas similares (infarto agudo do miocárdio). Em caso de apresentar no EKG os sinais de sobrecarga direita descritos, aumenta a suspeita de embolia pulmonar.
Suspeita de embolia pulmonar sem choque ou hipotensão (EP de não alto risco)
Em pacientes com suspeita de embolia pulmonar sem choque ou hipotensão associada e com uma baixa/intermédia probabilidade clínica, o primeiro passo lógico é a D-dímero em plasma.
Se o D-dímero é elevado, é indicado realizar uma angiografia pulmonar por tomografia computadorizada (angio-CT) para confirmar o diagnóstico.
Em pacientes com probabilidade clínica elevada de EP, o angio-CT é o teste de primeira linha 1.
Suspeita de embolia pulmonar com choque ou hipotensão (EP de alto risco)
A suspeita de embolia pulmonar de alto risco com choque ou shock hipotensão associada é uma situação de risco imediato de vida.
O teste inicial mais vantajoso nesta situação é a ecocardiografia yranstorácica efectuada à cabeceira do doente, que revelará evidência de hipertensão pulmonar aguda e disfunção ventricular directa (VD) casoa EP aguda seja a causa da descompensação hemodinâmica do doente.
A evidência ecocardiográfica da disfunção de ventrículo direito é suficiente para conduzir à imediata instituição de terapêutica de reperfusão sem testes adicionai.
Quando o paciente se estabilize com o tratamento de suporte, se deve realizar um angio-CT para confirmar o diagnóstico 1.
Tratamento da embolia pulmonar
Embolia pulmonar de alto risco
A embolia pulmonar com choque o hipotensão tem um elevado risco de morte. É necessário assegurar o suporte respiratório e hemodinâmico, com catecolaminas, oxigénio ou ventilação mecânica.
Iniciar anticoagulação com heparina não-fracionada e realizar trombólise sistêmica excepto contra-indicações absolutas.
A embolectomia cirúrgica ou percutânea está indicada quando existem contra-indicações absolutas para o uso de trombolítico ou para aqueles que não responderam à trombólise.
Embolia pulmonar de não alto risco
A embolia pulmonar sem choque ou hipotensão normalmente tem bom prognóstico. O tratamento de eleição são as heparinas de baixo peso molecular ou fondaparinux. A trombólise sistêmica não é recomendada nestes doentes.
Nos pacientes estabilidade hemodinâmica mas com disfunção ventricular directa (risco intermediário-alto), a trombolisis está indicada para prevenir uma possível descompensação hemodinâmica se o risco hemorrágico é baixo.
Prevenção de recorrências de embolia pulmonar
Para prevenir recorrências de embolia pulmonar é recomendable manter o tratamento anticoagulante com antagonistas da vitamina K (INR entre 2-3) ou com os novos anticoagulantes orais, durante pelo menos 3 meses.
Recomenda-se manter o tratamento anticoagulante indefinidamente em pacientes com embolia pulmonar recorrente, trombofilia hereditária ou doentes de cancro 1.
Artigos relacionados: Bloqueio do ramo direito, alterações de ondas e intervalos
Referências
Se você gostou... Compartilhe.